重要なお知らせ
肝臓がん
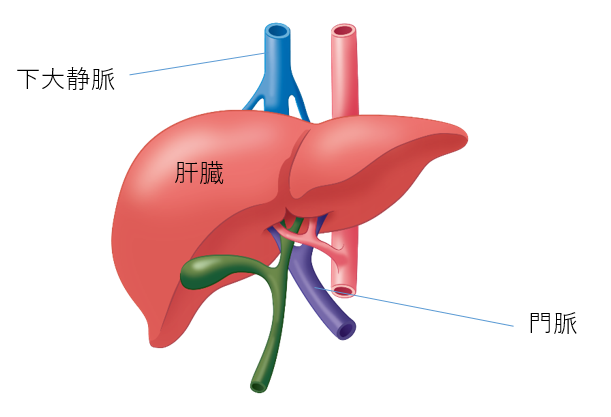
肝臓はお腹の右上にあり、成人で800から1200gと体内最大の臓器です。肝臓の下方からは、門脈(胃や腸から吸収した栄養を多く含む血液を肝臓に運ぶ静脈)が通っています。門脈から肝臓に流入した血液は、肝静脈を通って下大静脈から流れ出てきます。
肝臓の主な役割は、門脈から流入した血液に含まれる栄養を代謝して体に必要な成分に変えることと、代謝の際に生じた物質や摂取したアルコールなどの有害物質を解毒し排出すること、脂肪の消化を助ける胆汁をつくることです。胆汁は、胆管を通って胆のうに入ったのち、十二指腸に送られます。
目次
肝がんとは
肝がんは大きく2つに分かれます。肝臓そのものから発生した「原発性肝がん」と、他の臓器のがんが肝臓に飛んできて腫瘍を形成する「転移性肝がん」です。 「原発性肝がん」は、肝臓の細胞ががん化した「肝細胞がん」と、肝臓の中を通る胆管ががん化した「肝内胆管がん」があります。日本で発生する原発性肝がんの90%以上は肝細胞がんであるため、一般的には「肝がん」とは「肝細胞がん」のことを指します。 日本では、年間約2万5千人が肝がんで死亡しており、がん死亡原因の第5位となっています。
病気の原因
肝がんの原因のうち、約80%は肝炎ウイルスです。中でもC型肝炎の感染者からの発生が多くを占めていましたが、近年の抗ウイルス治療の普及や新規感染者の激減によりC型肝炎の感染者が減少し、肝細胞がんも減少しています。
肝炎ウイルス感染以外の要因としては、多量飲酒、喫煙、アフラトキシン(カビから発生する毒素の一種)、肥満、糖尿病などが知られています。また最近では、肝炎ウイルス感染を伴わない肝細胞がんが増加してきており、その主な要因として、メタボリック症候群の肝病変である「非アルコール性脂肪性肝障害」が注目されています。
症状
肝臓は「沈黙の臓器」と呼ばれ、炎症やがんがあっても初期には自覚症状がほとんどありません。医療機関での定期的な検診や、他の病気の検査のときなどに、異常を指摘されることも少なくありません。健康診断などで肝炎ウイルスの感染や肝機能の異常などを指摘されたときには、精密検査を受けること、さらに必要に応じて定期的に検査を続けることをおすすめします。
当院で行う主な検査
血液検査(腫瘍マーカー・肝機能検査・肝予備能検査)
腫瘍マーカーであるAFP(アルファ・フェトプロテイン)とPIVKA-Ⅱを組み合わせて肝臓がんの診断をします。
AST(GOT)、ALT(GPT)などの肝機能検査の他に、ALB(アルブミン)、T-Bil(総ビリルビン)、PT(プロトロンビン)活性などの肝予備能というどれだけ肝臓の働きが残っているかという検査を行います。肝予備能によって肝臓がんの治療方法が変わってきます。
画像検査(超音波検査、CTスキャン、MRI)
肝臓がんを描出する方法には、主に超音波検査、CTスキャン、MRIがあります。肝臓がんは特徴的な血流があるため、造影剤を使用することが多くなります。超音波検査は負担が少なく、肝臓がんの描出に基本の検査となりますが、がんの大きさ、部位、体格、血流などにより、検査法によって見えやすさが変わるため、それぞれを組み合わせて検査を行います。
当院で可能な治療
肝細胞がんの治療には、手術、穿刺局所療法(ラジオ波焼灼療法)、肝動脈(化学)塞栓療法、
薬物療法(分子標的薬治療)、放射線治療などがあります。
治療は、肝予備能(肝機能がどれくらい保たれているか)や、肝臓以外の臓器に転移があるか、脈管
(門脈、静脈、胆管)への広がり、がんの個数、がんの大きさなどのがんの状態に基づいて検討します。
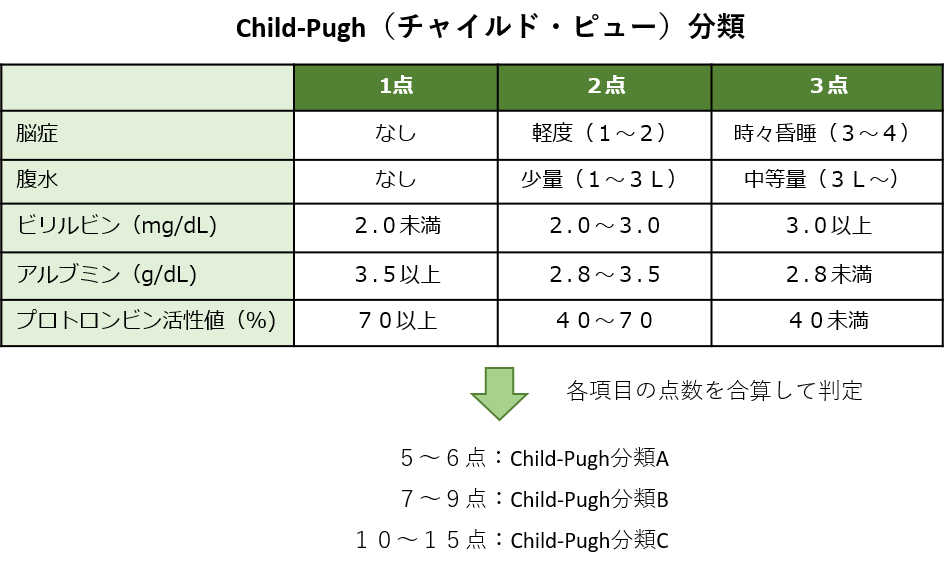
肝予備能は、Child-Pugh(チャイルド・ピュー)分類で確認します。肝機能の状態によって、A、B、Cの3段階に分かれ、AからCへと進むにつれて、肝障害の程度は強まります。
Child-Pugh分類がABで、がんが肝臓内にとどまっている場合は、肝切除、ラジオ波生薬療法、肝動脈化学塞栓療法が中心です。Child-Pugh分類Cの場合は、肝移植を選択することもあります。
全国原発性肝癌追跡調査報告によると、各治療法ごとの5年生存率は、手術約70%、ラジオ波焼灼療法約60%、肝動脈化学塞栓療法約30%、分子標的薬治療約20%です。
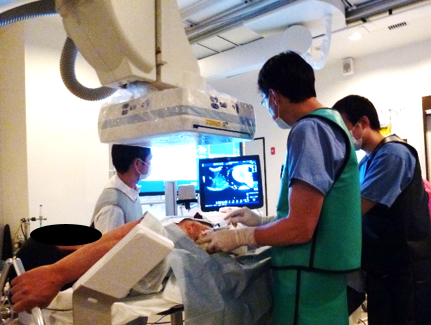
ラジオ波焼灼療法(RFA)
小さくて数が少ない(3cm以内、1~3個)肝臓がんには局所治療としてRFAを行っています。超音波装置を用いて腫瘍に電極を刺して熱で治療します。超音波検査は病変の部位や体格で描出し難いことがあります。当科では造影CTやMRIの画像を超音波装置に取り込み、超音波で見えない病変でも位置が確認でき、後述するTACEを併用することで、腫瘍がレントゲンでも見えるようになり、超音波とレントゲンで確認してから治療することで、より安全で確実な治療を行えるようにしています。
肝動脈化学塞栓術(TACE)
大きい病変、数が多い、RFAや手術ができない場合は、カテーテルを用いて血管内治療の肝動脈化学塞栓術(TACE)を行っています。がんを栄養する血管から、抗がん剤やがんの血流を落とす塞栓物質を投与します。新規に導入した血管造影装置により、血管造影の3D/4Dデータから複雑で細いがんの栄養血管も診断が可能となり、がんの近くまでカテーテルを進めて、少ない抗がん剤や塞栓物質を直接肝臓がんにたくさん投与できるようにしています。
外科治療(手術)
肝切除
がんとその周囲の肝臓の組織を手術によって取り除く治療法です。
がんの大きさに特に制限はなく、10cmを超えるような巨大なものであっても、切除が可能です。
また、がんが脈管(門脈、静脈、胆管)へ広がっている場合でも、科肝切除を行うことができます。ただし、腹水がある場合は、肝切除後に肝不全(肝臓が機能しなくなること)になる危険性が高いため、通常は肝切除以外の治療を行います。
切除の方法は、がんがある場所や肝予備能に応じて、小さい範囲での切除から、広い範囲での切除まで様々です。
肝臓は、肝臓内の血液や胆汁の流れる場所ごとに、区域名が決められています。血流に沿って区域ごとに肝臓を切除する方法を「系統的切除」といいます。
系統的肝切除は、外側区域切除を除き、日本肝胆膵外科学会により高度な技能を要する高難度肝胆膵外科手術に分類されています。
当院は、肝胆膵外科高度技能専門医が常勤しており、日本肝胆膵外科学会から、厳正な審査の結果、高度技能専門医制度修練施設に認定されています。
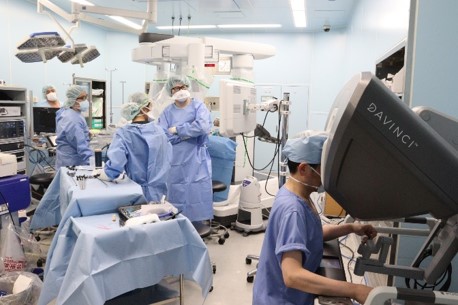
低侵襲手術
医療機器の発展にともない、小さなきずで行う手術「低侵襲手術」が可能となってきました。従来、お腹の手術は腹部を広く開けて行っていたため(開腹手術)大きなきずが残っていました。低侵襲手術では、お腹に数か所小さな孔を開け、そこからカメラや手術器具を入れてモニターを見ながら手術を行います。
きずが小さいため、術後の痛みが少ないなどのメリットがあります。一方で、小さな孔から手術を行いますので、手術器具の動作制限がある、直接臓器を触ることができないなどのデメリットもあります。手術の途中で開腹手術に切りかえることもあり得ます。
当院では、肝がんの低侵襲手術に最新鋭の手術ロボット「da Vinci Xi」を導入しています。
薬物療法(抗がん剤治療)
肝臓外に転移のある場合やTACEを行っても効果が十分でない場合は、外来にて抗がん剤の点滴や内服治療を行います。アテゾリズマブ+ベバシズマブ併用療法やレンバチニブ療法を主に行っています。
受診方法
消化器病センター(消化器・肝臓内科/外科)をご受診ください。
医療機関からの紹介についてはこちらをご覧ください。
